Nieuws en publicaties
Via onze newsroom delen we geregeld updates over medische technologie, relevante beleidsontwikkelingen en interessante publicaties. Zo blijf je mee met een sector die voortdurend evolueert.

Briganti: 'Digital medtech zal de zorg warmer helpen maken'
Kunnen digitale medische technologieën een verrijking zijn voor zorgverleners en hun patiënten? Dr. Giovanni Briganti, houder van de leerstoel Artificiële Intelligentie en Digitale Geneeskunde aan de Universiteit van Bergen, is alvast overtuigd van wel. Volgens hem kan digital medtech helpen om de zorg opnieuw warmer te maken. Dit interview kadert in de campagne Digital-In-Health van het Riziv waar onze federatie aan meewerkt (zie kaderstuk onderaan).
Hoe kunnen digitale medische technologieën (apps, artificiële intelligentie, enz.) zorgpersoneel ondersteunen bij hun werk?
Giovanni Briganti: Ik zie vijf niveaus waarop digitale medische technologieën zorgverleners kunnen ondersteunen. Ten eerste kunnen ze de kwaliteit van de patiëntenzorg helpen verbeteren.
"Studies hebben aangetoond dat de inzet van digital medtech de werkomstandigheden van zorgverleners kan verbeteren."
Ten tweede kunnen ze bijdragen tot betere werkomstandigheden voor zorgverleners, dat hebben studies aangetoond. Ten derde kunnen ze zowel de logistieke als praktische organisatie verbeteren voor artsen, apothekers en andere zorverleners. Ten vierde helpen ze om wetenschappelijk onderzoek te versnellen. En ten vijfde laten ze toe om het beleid rond volksgezondheid beter te sturen.
Zijn artsen voldoende en goed opgeleid voor het gebruik van dergelijke toepassingen?

GB: De meeste artsen, apothekers en andere zorgverleners zijn sterk gemotiveerd om zich bij te scholen op dat vlak. Tot voor kort bestonden er nog niet zoveel opleidingen rond zorg en technologie, maar dat is sterk aan het veranderen.
Recent hebben we een leerstoel voor onderwijs en onderzoek op het gebied van artificiële intelligentie (AI) opgericht. De belangrijkste doelen zijn het stimuleren van onderwijs en onderzoek en het opleiden van zorgpersoneel op het vlak van digitale gezondheid en AI.
Opleiden gebeurt zowel via het curriculum als via permanente vorming voor praktiserende zorgverleners, denk bijvoorbeeld aan het interuniversitaire certificaat ‘AI en digitale geneeskunde’.
Op welke manier kunnen digitale technologieën patiënten vooruithelpen?
GB: Met de inzet van digital medtech kunnen we patiënten beter informeren, meer betrekken en alerter maken. Dat is een goede zaak! We zullen wel moeten leren omgaan met alert fatigue. Een ondoordachte inzet van technologie kan "waarschuwingsmoeheid" met zich meebrengen door een overdaad aan prikkels.
"We moeten opassen met de alert fatigue die een ondoordachte inzet van technologie met zich mee kan brengen."
Ik ben ervan overtuigd dat we met een juiste inzet van digital medtech de zorg opnieuw warmer kunnen maken, doordat zorgverleners zich minder of niet meer moeten bezighouden met taken die geen toegevoegde waarde hebben. Op die manier komt er meer tijd vrij om met empathie naar hun patiënten te luisteren.
Wat is er volgens u nodig om de ontwikkeling van digitale medische technologieën te stimuleren?
GB: We moeten zorgen dat niet alle kosten voor die technologieën terechtkomen bij de zorgverleners die ze gebruiken. Daarom ben ik een groot voorstander van "open source"-initiatieven.
Daarnaast moeten we de terugbetaling van digital medtech bevorderen zodat alle patiënten er toegang toe hebben, zonder financiële belemmeringen. En tot slot hebben we nood aan initiatieven om de digitale medische technologieën op de Belgische markt goed en voldoende snel te valideren.
Sinds 1 oktober 2023 kunnen professionele en wetenschappelijke organisaties bij het Riziv een aanvraag indienen voor de terugbetaling van mobiele medische toepassingen...
GB: Dat is een bijzonder goede zaak die de ontwikkeling van toepassingen een duw in de rug zal geven. Tot nu toe weten we wel nog niet op welke economische basis die terugbetaling zal gebeuren. Daarvoor moet er eerst een specifiek economisch model ontwikkeld worden voor de terugbetaling van dergelijke toepassingen op de lange termijn.
Campagne Digital-In-Health
Dit interview kadert in de campagne Digital-In-Health van het Riziv.
Digitaal ondersteunde zorg kan een meerwaarde zijn voor zowel patiënten als zorgverleners. Met deze campagne wil het Riziv de mogelijkheden tot integratie van deze innovatieve technologieën in het zorgpad nog beter kenbaar maken bij zorgverleners en hen uitnodigen om mee op de kar te springen.
Onze federatie ondersteunt het initiatief, samen met Agoria.


AI voorspelt risico op complicaties na vermageringsoperatie
Met AI en realtime-opvolging voorspelt de tool Barisk het risico op complicaties bij patiënten na een bariatrische ingreep. Barisk is een initiatief van digestief chirurg Eleonora Farinella, in samenwerking met Medisch Centrum Eole en UMC Sint-Pieter. UMons leverde de AI-expertise in het kader van de Tremplin AI-oproep van DigitalWallonia4.ai. De eerste resultaten zijn veelbelovend. “Maar voor we AI volop kunnen inzetten in onze dagelijkse medische praktijk, moeten we nog heel wat juridische en ethische vragen beantwoorden”, zegt dokter Farinella.
Een kortere opnameduur, betere en gerichtere postoperatieve zorg, minder risico op ernstige complicaties en zorgpersoneel dat minder belast wordt: dat zijn de hoopgevende eerste resultaten van het proefproject Barisk. Doelgroep zijn patiënten die een bariatrische ingreep ondergaan.
Op de Agoria Digital Society Awards eind 2023 kreeg Barisk onlangs de prijs voor het beste eHealth-project. Ook al zit Barisk, benadrukt dr. Eleonora Farinella (zie foto), nog steeds in een experimentele fase. Ze is diensthoofd van de afdeling digestieve heelkunde van UMC Sint-Pieter en van de "kliniek van het ideale gewicht" voor obesitaspatiënten.
Wanneer voedings- en levensstijlaanpassingen niet voldoende gewichtsverlies opleveren, hebben dr. Farinella en haar collega’s verschillende chirurgische behandelopties. De twee meest voorkomende zijn de gastric sleeve en de gastric bypass, twee soorten maagverkleining binnen de bariatrische heelkunde.

Samenwerking met Bergen
Voor de opvolging na zulke operaties ontwikkelde dr. Farinella Barisk. Dat deed ze samen met professor Giovanni Briganti en zijn team van de Universiteit van Bergen.
“Barisk is een voorspellingsmodel op basis van AI voor postoperatieve risico’s”, legt ze uit. “De zorgverleners krijgen in real time informatie over de toestand van de patiënt, zodat ze meteen kunnen ingrijpen als een complicatie dreigt.”
Voor specialist en huisarts
Barisk heeft zowel een (open source) interface voor de chirurg als voor de huisarts. “Als chirurg voer je na de operatie een aantal parameters in, Barisk laat je vervolgens het risico zien op complicaties die optraden bij vergelijkbare patiënten in onze startgroep. Je krijgt de risico’s dus te zien nog voor ze zichtbaar zijn bij je patiënt, of voor ze ernstig worden. Proactief in plaats van reactief.”
“Zo kun je mensen en middelen inzetten waar ze het meest aangewezen zijn. De ene patiënt heeft meer risico op verwikkelingen dan de andere. Bij sommigen is een extra consultatie of zelfs opname vereist.”
'Met Barisk kunnen we de beperkte mensen en middelen inzetten waar ze het meest aangewezen zijn.'
De Barisk-interface voor de huisarts is dan weer bedoeld voor preoperatief gebruik. Eleonora Farinella: “De huisarts kan informatie uit het medisch onderzoek van de patiënt gebruiken om het preoperatieve risico in te schatten via het Barisk-model.”
Testen op grotere schaal
Voor een brede uitrol is Barisk nog niet klaar, benadrukt dr. Farinella. “Op dit moment is ons machinelearningmodel getest op een eerste steekproef van patiënten. In de volgende fase zullen we onze steekproef uitbreiden met een groter aantal patiënten. Daarna zijn er nog klinische validatietests nodig bij andere patiënten om de effectiviteit van het model aan te tonen.”
“Ik denk niet dat er in België al zo’n AI-tool wordt gebruikt in de medische praktijk. Dat betekent ook dat er nog veel juridische en ethische vragen beantwoord moeten worden. Wat is de precieze rol van de mens? Hoe zit het met aansprakelijkheid? En de financiering?”
“Europa en de nationale overheden nemen deze ontwikkelingen serieus, en terecht: digitale geneeskunde zal niet verdwijnen. We hebben zo snel mogelijk duidelijke antwoorden nodig over hoe we een tool als Barisk kunnen inzetten in de praktijk.”
“Er zijn nog veel vragen: wat is de precieze rol van de mens? Hoe zit het met aansprakelijkheid? En met financiering?”
“In een ideale wereld beschikt elk ziekenhuis over een digitale zorgdienst voor z’n verschillende specialismen. Zodat de juiste persoon altijd de juiste zorg op het juiste moment kan leveren. Ziekenhuispersoneel, maar ook je huisarts en thuisverpleegkundige. Technisch is dat vandaag al mogelijk, maar om het op grote schaal toe te kunnen passen, moet het moet op een gestructureerde manier gebeuren.”
Digitale coördinatoren in het ziekenhuis
Binnen UMC Sint-Pieter loopt momenteel nog een ander project rond bariatrische chirurgie, meer bepaald rond thuismonitoring. Via de toepassing Care4Today krijgt de patiënt dagelijks enkele gestructureerde vragen: welke symptomen ervaar je? Hoe voel je je? Hoe zit het met voeding en beweging?
(lees verder onder het kaderstuk)
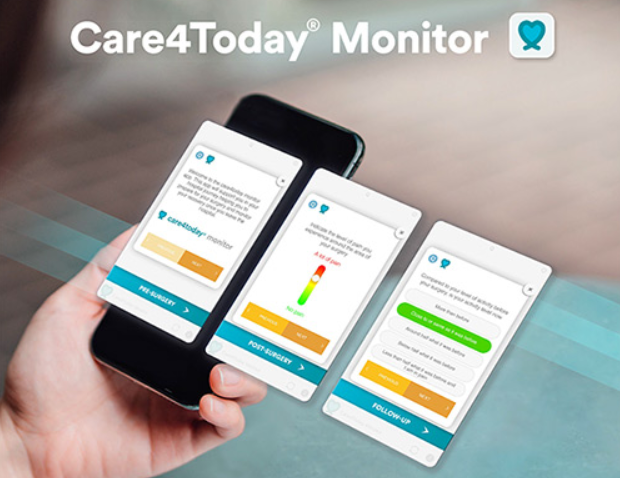
Care4Today: thuis je eigen dokter
Johnson & Johnson ontwikkelde Care4Today Monitor tijdens de coronacrisis. “We realiseerden ons dat er vaak te veel tijd zit tussen het ontslag van een patiënt en de eerste raadpleging”, legt Valérie Van Bellinghen uit. “Dus hebben we een monitoringstool gebouwd, om als het ware thuis een dokter te hebben.”
“Voor de operatie krijg je als patiënt via de app info om je goed voor te bereiden, en na de ingreep volgt de toepassing je thuis verder op. Je krijgt advies dat je herstel bevordert, bijvoorbeeld rond voeding.”
Niet alleen voor obesitaschirurgie
“De app stelt je ook vragen. Afhankelijk van je antwoorden krijg je een groene, oranje of rode waarschuwing. Vanaf oranje belt het ziekenhuis je op. Als dat nodig is, kom je op controle. In het ziekenhuis zien ze op het dashboard alle antwoorden per patiënt en volgen ze je evolutie op.”
De toepassing werd eerst ingezet bij colorectale chirurgie en nu dus ook bij bariatrische chirurgie. Straks volgen thoracale heelkunde en dagchirurgie.
Valérie: “Hoelang de opvolging duurt, hangt af van de ingreep. Na een bariatrische ingreep krijg je de eerste tien dagen elke dag een aantal vragen, daarna neemt dat af. Van een colorectale ingreep herstel je sneller, waardoor de thuismonitoring minder lang duurt. En dagchirurgie is nog een pak minder ingrijpend.”
“De antwoorden triggeren alerts”, legt dr. Farinella uit. “We krijgen elke dag een overzicht met alle oranje alerts. Rode alerts krijgen we meteen. En als het hoogdringend is, krijgt de patiënt de vraag om ons meteen te contacteren of zich te melden op de spoedafdeling. De eerste week na de operatie is de kritieke fase: zowat twee derde van alle alerts worden dan uitgestuurd.”
'De eerste week na de operatie is de kritieke fase: zowat twee derde van alle alerts worden dan uitgestuurd.'
De chirurg houdt het dashboard met alle meldingen niet zelf in het oog. “In Sint-Pieter gebeurt dat door digitale coördinatoren. Zij houden ook ook teleconsultaties. Onze drie digitale coördinatoren zijn diëtistes die de patiënten helpen bij de installatie en het gebruik van de app. En het zijn zij die reageren op de alerts. Ze bellen de patiënt op of contacteren ons.”
De thuisopvolging neemt druk weg, maar vervangt niet alle gewone consultaties. “Het grote verschil is dat we die nu kunnen inplannen wanneer ze echt nodig zijn”, zegt Eleonora Farinella. “Zo krijgt elke patiënt een zorgtraject op maat.”
Gegevens verzameld met Care4Today Monitor werden trouwens ook gebruikt om het AI-model van Barisk te trainen.
Sociaal-economische impact?
In haar ziekenhuis in hartje Brussel ziet dr. Farinella veel patiënten die het sociaal-economisch moeilijk hebben. “Zij gaan die app nooit gebruiken, kreeg ik in het begin te horen. Maar quasi iedereen heeft een smartphone. Wat telt is dat je mensen goed begeleidt. Dan gebruiken de meesten trouw de app, leert de ervaring. Onze digitale coördinatoren doen er alles aan om iedereen mee te krijgen.”
Postoperatieve thuisopvolging sluit perfect aan bij andere evoluties in de chirurgie: operatiemethodes worden minder ingrijpend, mensen mogen sneller naar huis, steeds meer gebeurt in dagopname.
Dr. Farinella: “Thuisopvolging maakt dat mee mogelijk, omdat problemen snel gedetecteerd worden, veel sneller dan tijdens een geplande raadpleging twee weken na de ingreep. Dat geeft gemoedsrust, bij patiënt en arts. Patiënten zijn tevredener, ook omdat ze actiever betrokken worden bij hun zorg.”
Agoria Digital Society Awards
Elk jaar reikt Agoria de Digital Society Awards uit voor digitale overheidsprojecten die “het leven van burger en ondernemer aangenamer en efficiënter maken”. Er worden awards uitgedeeld in de categorieën innovatie, gebruiksvriendelijkheid, rendabiliteit, samenwerking en duurzaamheid. Daarnaast deelt Agoria bijkomende awards uit voor beste Smart City-, beste eGov- en beste eHealth-project.
Ook Sint-Trudo en FCSD
Voor die laatste categorie waren in 2023 naast Barisk van UMC Sint-Pieter ook de Armis-integratie van het Sint-Trudo Ziekenhuis (cybersecurity) en DANAE van de Fédération des Centres de Services à Domicile (dossierbeheer) genomineerd.

Nieuw hoofdstuk breekt aan voor mHealthBelgium
mHealthBelgium krijgt een make-over. Eind 2023 liep de samenwerking tussen het Riziv, beMedTech en Agoria voor het beheer van het platform ten einde. Onze federatie en Agoria slaan de handen nu in elkaar om het platform voort te zetten. “Zo kunnen burgers, zorgverleners en zorginstellingen ook in de toekomst steeds up-to-date info over betrouwbare mobiele toepassingen terugvinden”, aldus Steven Vandeput, coördinator van mHealthBelgium.
Het Riziv lanceerde vorig jaar een nieuwe procedure voor de evaluatie van mobiele medische toepassingen. Met de nieuwe regeling, die op 1 oktober 2023 officieel van kracht werd, wil het mobiele medische toepassingen sneller laten doorstromen naar zorgpaden in praktijk.
“Het duurt vaak nog te lang tot waardevolle m-healthtoepassingen patiënten en zorgverleners in ons land bereiken. Daar willen we met de vernieuwde, flexibele procedure verandering in brengen”, vertelt Mickaël Daubie, directeur-generaal van de Dienst voor geneeskundige verzorging bij het Riziv.
Basis voor de aanpassingen is dit rapport van het Federaal Kenniscentrum voor de gezondheidszorg (KCE). Dat nam op vraag van het Riziv de evaluatie en terugbetaling van mobiele medische toepassingen in België onder de loep.
Belang van goede informatie
Terwijl bedrijven vroeger bij mHealthBelgium moesten aankloppen om een mobiele medische toepassing te laten valideren, dient die aanmelding nu rechtstreeks bij het Riziv te gebeuren. Ook andere stakeholders kunnen nu trouwens zo’n aanvraag indienen, zoals wetenschappelijke verenigingen, ziekenhuizen of beroepsverenigingen van zorgverleners.
(lees verder onder het kaderstuk)
mHealthBelgium: wat verandert er precies
- De invulling van piramide met 3 niveaus blijft grotendeels gelijk:
- Toepassingen op niveau M1 beschikken over CE-markering.
- Toepassingen op niveau M2 voldoen aan alle 6 ICT-criteria rond veiligheid, privacy en ICT-integratie.
- Toepassingen op niveau M3 worden gefinancierd door het Riziv in het kader van een zorgpad, tijdelijk dan wel definitief.
- Op mHealthBelgium 2.0 zal je ook informatie terugvinden over toepassingen waarvoor een aanvraag tot terugbetaling is ingediend die ontvankelijk is verklaard door het Riziv.
- De datum van indiening van de aanvraag.
- De uitkomst van de evaluatie door het Riziv (positief & negatief).
- Daarnaast komt er ook informatie op het platform over o.a. het gebruik en de financiering van toepassingen in ons omringende landen en over digitaal ondersteunde zorgpaden in België (bestaande zorgpaden en zorgpaden in ontwikkeling).

De overeenkomst rond het platform mHealthBelgium liep eind 2023 af, maar het platform blijft bestaan. beMedTech en Agoria zetten het initiatief immers voort.
Dat vindt Daubie positief. “Zo blijft er één centrale plek waar mensen – burgers en professionals – betrouwbare informatie over mobiele medische toepassingen kunnen terugvinden. Vlotte procedures zijn belangrijk om een succes te maken van mobile health, maar goede communicatie is dat zeker ook.”
Betrouwbare bron
“Sinds de lancering begin 2019 hebben we mHealthBelgium uitgebouwd tot een betrouwbare bron voor alles rond mobile health in België. En in die geest gaan we nu verder”, vult Steven Vandeput aan. Hij is coördinator van het platform en adviseur m-health bij beMedTech.
“Veel patiënten en zorgverleners willen “m-health”-toepassingen inzetten in een zorgtraject: om het contact tussen patiënt en zorgteam te versterken, de gezondheidstoestand van de patiënt continu te monitoren in plaats van via momentopnames, meer en relevantere data te verzamelen, noem maar op. Maar iedereen wil natuurlijk de juiste oplossing kiezen voor zijn of haar situatie.”
'Of het nu zorgverleners of patiënten zijn, iedereen wil de juiste digitale oplossing kiezen voor zijn of haar situatie. Daar helpen we bij met mHealthBelgium'
“Exact dáár ligt de meerwaarde van mHealthBelgium: we bundelen informatie over mobiele medische toepassingen in België en geven uitleg over wat ze wel én niet kunnen”, aldus nog Vandeput. “Door hun toepassing aan te melden bij mHealthBelgium, zorgen bedrijven dat burgers, zorgverleners en zorginstellingen het internet niet moeten afschuimen op zoek naar de juiste info.”
Blik op de (nabije) toekomst
Vandeput: “In vergelijking met de vorige versie van het platform gaan we zelfs nog een stap verder: we zullen straks ook vooruitblikken naar de digitale zorgpaden die het Riziv aan het ontwikkelen is. Dat zijn zorgpaden waarin het gebruik van digital health-oplossingen zijn geïntegreerd.”

Hans: 'Patiënt is een partner in het systeem'
Prof. Guy Hans, medisch directeur van UZA, ziet veel voordelen in het gebruik van digitale medische hulpmiddelen. Preoperatief kunnen ze bijvoorbeeld helpen bij risicoprofilering, postoperatief maken ze een betere opvolging van patiënten mogelijk. Belangrijk is wel dat we de tools op een correcte manier inzetten, benadrukt hij. Dit interview kadert in de campagne Digital-In-Health van het Riziv waar onze federatie aan meewerkt.
De uitrol van digitale medische technologie in zorgpaden kent een steile vlucht. “Zowel pre- als postoperatief hebben digitale toepassingen hun nut”, zegt prof. Guy Hans, medisch directeur van het Universitair Ziekenhuis Antwerpen en coördinator van het pijncentrum in het Antwerpse ziekenhuis.

Risico’s inschatten
“Preoperatief kunnen we aan risicoprofilering doen. We weten dat ongeveer tien procent van de patiënten het risico loopt een chronische pijnklacht te ontwikkelen. In bepaalde risicopopulaties ligt dat veel hoger. Daarom is het belangrijk om risicopatiënten vroegtijdig te identificeren, zodat we ons kunnen voorbereiden”, aldus prof. Hans.
“We sturen de patiënten via een app een bevraging en informatie. We kunnen dat nu doen bij een grote groep, wat niet mogelijk is wanneer we het manueel of telefonisch moeten doen. Bij een risicopatiënt kunnen we al vooraf een behandeling opstarten en wanneer ze in het ziekenhuis toekomen, krijgen ze een traject op maat.”
Opvolging achteraf
“Ook aan de andere kant van het spectrum, bij de opvolging van therapieën, bewijzen digitale tools hun nut”, vervolgt prof. Hans. “Na een behandeling wil je weten of ze aanslaat, of er misschien een volgende stap moet worden gezet.”
“Vroeger vroegen we de patiënt na enkele weken tijdens een opvolgraadpleging hoe alles verlopen was in de weken na de operatie. Dat is niet evident en leidde soms tot discussies tussen de patiënt en zijn partner, die terugblikkend, een andere evaluatie maakten van de postoperatieve periode.”
‘De gegevens die we continu verzamelen zijn veel objectiever dan wanneer patiënten tijdens een consultatie moeten terugblikken op de weken voordien’
“Nu hebben we digitale middelen ter beschikking die toelaten tussentijdse informatie te vergaren die bovendien veel objectiever is. We kunnen ook veel breder gaan en ruimer informatie vragen dan pijnstilling pur sang. We kunnen ook peilen naar bijvoorbeeld de levenskwaliteit of de socio-economische re-integratie.”
“De patiënt geeft in de app aan hoe hij zich voelt en dat wordt vervolgens volautomatisch geïntegreerd. Sommige patiënten vragen we dagelijks informatie door te geven door middel van een dagboek al dan niet gecombineerd met gevalideerde vragenlijsten, bij anderen ligt de frequentie lager.”
Groot proefproject
“Dankzij telemetrie kan bijkomende informatie over bijvoorbeeld temperatuur, hartfrequentie of bloeddruk op een objectieve manier in kaart worden gebracht. Bij sommige patiënten geeft een activity tracker aan of ze na een zware ingreep voldoende bewegen. Dat gebeurt evenwel nog niet standaard bij alle patiënten.”
Momenteel loopt in het UZA wel een groot proefproject waarbij ruim zevenhonderd patiënten preoperatief worden bevraagd. “We hopen dat in de loop van het jaar standaard in te kunnen voeren voor alle patiënten die een heelkundige ingreep zullen ondergaan”, aldus prof. Hans.
“Het project focust op patiënten die zijn opgenomen voor een risicovolle ingreep, maar we hopen dat dus snel veel breder te kunnen uitrollen. In onze digitale zorgtrajecten nemen we ook opvoedkundige tools als video’s, teksten, opdrachten en oefeningen op om de patiënt zo goed mogelijk te begeleiden.”
Actieve partner
De patiënt staat – ongeacht de leeftijd – duidelijk open voor deze nieuwe ontwikkelingen. “Op voorwaarde dat je hem als actieve partner beschouwt. We mogen het niet eenzijdig opleggen, de patiënt moet duidelijk ervaren dat het gebruik van digitale tools ook voor hem of haar belangrijke voordelen heeft.”
‘De patiënt moet duidelijk ervaren dat het gebruik van digitale tools ook voor hem of haar belangrijke voordelen heeft’
Een pijnpunt is het financiële aspect. “Het ziekenhuis neemt de kosten van het proefproject op zich, terwijl de overheid toch ook haar steentje zou mogen bijdragen”, meent prof. Hans.
“Wanneer een ziekenhuis kan aantonen dat deze manier van werken kostenbesparend is omdat de patiënt minder lang gehospitaliseerd wordt, zou het mogelijk moeten zijn om een deel van die besparing te gebruiken om de kosten te vergoeden die het ziekenhuis maakt, uiteraard mits kwaliteitscontrole en opvolging van indicatoren. De projecten zouden dan ook sneller en breder kunnen worden uitgerold.”
“Het is wel duidelijk dat de overheid daar zelf óók verandering in wil brengen. Dat bewijzen de recente initiatieven rond mobile health en ruimer, digital health. Laat die toekomst dus maar komen!”, sluit prof. Hans af.
Campagne Digital-In-Health
Dit interview kadert in de campagne Digital-In-Health van het Riziv.
Digitaal ondersteunde zorg kan een meerwaarde zijn voor zowel patiënten als zorgverleners. Met deze campagne wil het Riziv de mogelijkheden tot integratie van deze innovatieve technologieën in het zorgpad nog beter kenbaar maken bij zorgverleners en hen uitnodigen om mee op de kar te springen.
Onze federatie ondersteunt het initiatief, samen met Agoria.


'Groepsinnovatie in de zorg is de toekomst'
De behoeftes op de “zorgvloer” bepalen, die omzetten in use cases, bedrijven laten pitchen en de beste oplossingen implementeren. Zo werkt Coalition Next Belgium, een platform dat innovatie in de zorg versnelt. “Het is een efficiëntie- en effectiviteitsslag”, legt Christophe Jauquet uit. “Je leert van elkaar, de noden worden scherper gesteld en het hele proces verloopt veel sneller dan als je het alleen doet. Je zou het een vorm van groepsaankoop kunnen noemen.”
De implementatie van “digital health”-innovaties versnellen. Dat is het doel van Coalition Next Belgium. Christophe Jauquet: “Onze droom is digitale innovatie te ontdekken die heel groot wordt in België en ruim wordt toegepast.”
De coalitie telt in ons land een dertigtal leden, waaronder ziekenhuizen, thuiszorgorganisaties en farmabedrijven. Maar het idee komt uit Frankrijk, zegt Christophe Jauquet, naast ecosystem lead bij Coalition Next Belgium ook spreker over zorginnovatie.
“In april 2020, volle coronacrisis, raakten veel chronische patiënten niet meer tot bij hun arts. Digital Pharma Lab, een klant van me uit Parijs, is toen in iets geslaagd wat ik nog nooit had gezien binnen de zorg.”
‘Fenomenaal’
“Op vier maanden tijd hebben ze 20 farmabedrijven samengebracht met 30 ziekenhuisnetwerken, hun gemeenschappelijke noden bepaald en een call for projects uitgestuurd. Daarop hebben 450 start-ups ingetekend. Die hebben ze geëvalueerd, en na vier maanden stonden er al projecten startklaar.”
“We zijn geen bedrijf, maar een proces. Wat zijn de noden, wat zijn de oplossingen, en hoe kunnen we die implementeren.”
“Uiteindelijk zijn minstens 12 projecten gestart in 20 ziekenhuizen. De snelheid waarmee ze van noden naar implementatie gingen, en de open manier van samenwerken: fenomenaal.”
In maart 2022 stak Coalition Next de grens over naar ons land. Christophe: “We zijn geen bedrijf, geen associatie, maar een proces. Wat zijn de noden, wat zijn de oplossingen, en hoe kunnen we die implementeren.”
80 inzendingen bij eerste oproep
“Zonder samenwerking zou elke partner alles apart moeten doen: behoeftes bepalen, die omzetten in use cases, de pitches evalueren, de beste kiezen en implementeren. In september ’23 hebben we onze tweede call for pitches afgesloten, en we zijn volop bezig alle oplossingen van de start-ups te evalueren tijdens wekelijkse onlinemeetings.”
Op de eerste oproep in 2022 kwamen zo’n 80-tal dossiers binnen. Uit eigen land, en uit Nederland, Frankrijk, Duitsland, Denemarken en Israël. “De 16 beste zijn face to face mogen komen pitchen.”
"Van de inzendingen voor onze eerste oproep worden vandaag oplossingen van 15 start-ups gebruikt in 22 zorginstellingen."
“Vandaag worden producten van 15 van die start-ups gebruikt in 22 organisaties. Het komt ook voor dat zorginstellingen samenwerken met bedrijven die de uiteindelijke selectie niet halen, maar toch interessant zijn voor hun specifieke behoefte.”
Sneller proces, beter omlijnde noden
“Het is een efficiëntie- en effectiviteitsslag. Je leert van elkaar, de noden worden scherper gesteld en het hele proces verloopt veel sneller dan individueel.”
“Je zou het een vorm van groepsaankoop kunnen noemen. Niet om de prijs te drukken, maar omdat het een groepsinspanning is om de beste oplossing te zoeken voor de noden in ons land.”
(lees verder onder de afbeelding)
Ook de aanbieders halen er voordeel uit, legt Christophe uit. “Ik heb al heel wat digital health start-ups gecoacht. Vaak vinden ze het ontzettend moeilijk om in een ziekenhuis de juiste persoon te vinden, die op dat moment nood heeft aan hun oplossing, over de menselijke en financiële middelen beschikt, en de oplossing intern verkocht krijgt.”
En dan is het geld op...
“Veel jonge medtech- en healthtechbedrijven struikelen in die fase. Hun geld is op voor ze de juiste persoon hebben gevonden. Via onze coalitie heb je meteen toegang tot een 20-tal ziekenhuizen en vijf thuiszorgorganisaties. Je hoeft maar één keer te pitchen, geen 25 keer. En je krijgt concrete feedback.”
“Vergeet je fantastisch product als het te complex is voor een verpleegkundige. Zo waren er vorig jaar start-ups met een veelbelovende oplossing waar nog iets aan schortte. Die hebben dat dit jaar opgelost, en enkele ziekenhuizen willen die oplossingen nu gebruiken.”
“Vergeet je fantastisch product als het te complex is voor een verpleegkundige.”
Een les die de coalitie trok uit de innovatieronde van 2022, is sneller de eerste schifting maken. “Aan het dossier, de klanten en de implementatiestappen die ze voorstellen merk je al snel: dit is haalbaar of niet. Vlugger de eerste selectie maken betekent dat we meer tijd overhouden om de beste aanbieders in detail te evalueren – dit keer 24 – en eerder zorgteams en technische departementen kunnen betrekken.”
(lees verder onder het kaderstuk)
'Ambition Coalition' in maart
Op 26 maart organiseert Coalition Next Belgium voor de tweede keer "Ambition Coalition". Tijdens dat evenement worden ziekenhuizen, lifesciencebedrijven (farma, biotech, medtech en healthtech), thuiszorgorganisaties en andere organisaties en bedrijven samen geïnspireerd en uitgedaagd rond het versneld implementeren van digitale innovaties in de zorg.
Er komen voorbeeldprojecten aan bod en je verneemt er meer over contracting en innovatiecultuur. Steeds vanuit een pragmatische insteek, met meteen toepasbare kennis en inzichten.
Hou de LinkedIn-pagina van Coalition Next Global in de gaten voor updates.
Het ene land is het andere niet
Zorgteams in een vroeg stadium betrekken is cruciaal, weet Christophe. “Daar liep het de vorige keer bijvoorbeeld fout met een spraakherkenningstool voor logopedie. Die oplossing werd al gebruikt in 80 ziekenhuizen in Frankrijk, erg veelbelovend dus voor de Belgische pitch.”
“Pas toen de zorgverleners hier betrokken werden, volgde de echte realiteitscheck. Toen hoorden we dat onze zuiderburen een groot tekort aan logopedisten hebben en die tool dus goed kunnen gebruiken, maar dat dat bij ons veel minder speelt. Waardoor er hier geen interesse voor was. Zoiets willen we nu voorkomen door sneller, breder en dieper te evalueren met meer betrokkenen.”
Van droom naar realiteit?
“Onze droom is digitale innovatie te ontdekken die heel groot wordt in België en ruim wordt toegepast. Momenteel zit zo’n toepassing bijna in contract, met verschillende farmabedrijven, ziekenhuizen en thuiszorgorganisaties.”
“Eerst op kleinere schaal met een kleinere therapie en een beperkt aantal patiënten, daarna willen we opschalen naar een grotere therapie met veel meer patiënten in heel het land. Dat is onze north star.”
Over Christophe Jauquet
Christophe is bijna 25 jaar actief in de zorg. Eerst als businessmanager bij Pfizer, daarna bij een start- en scale-up. In 2018 schreef hij het boek Healthusiasm en sindsdien werkt hij vooral als spreker. Hij inspireert zorginstellingen, farmaceutische bedrijven en consumentenbedrijven over de toekomst van gezondheid.
“Elk van ons wil gezond en gelukkig zijn, waardoor elk bedrijf een health-bedrijf zou kunnen zijn”, zegt Christophe. “Als je goed wil doen voor je klanten, is de vraag: wat ga je dan doen voor hun gezondheid? Dat heeft ook een impact op de zorg, waar innovaties sneller en beter moeten worden uitgevoerd.”
In maart 2022 richtte Christophe de Belgische tak van Coalition Next op.


Verandering in dagelijks bestuur bij beMedTech
Met Sabrina Suetens krijgt beMedTech straks een nieuwe managing director. Ze volgt Marnix Denys op, die onze federatie de voorbije zeven en een half jaar heeft geleid. Sabrina Suetens start in haar nieuwe functie op 1 februari 2024.
Sabrina Suetens volgt straks Marnix Denys op, die sinds oktober 2016 managing director was van de federatie. Van mei 2019 tot en met augustus 2023 werkte ze voor Mölnlycke, waar ze verschillende managementfuncties uitoefende. Tot eind vorig jaar was ze ook lid van de Raad van Bestuur van beMedTech.
‘Belangrijk deel van de oplossing’
“Eerst en vooral wil ik Marnix bedanken voor zijn niet aflatende engagement als managing director de voorbije zeven en een half jaar”, stelt Alexander Alonso (BD Benelux), voorzitter van de Raad van Bestuur van beMedTech.
“Marnix heeft medische technologie mee op de kaart gezet als een belangrijk deel van de oplossing voor de uitdagingen waar onze gezondheidszorg voor staat. Onderweg heeft hij duurzame relaties opgebouwd met de verschillende gezondheidsadministraties in ons land en met vertegenwoordigers van patiënten, zorgverleners en zorginstellingen.”
“Op die fundamenten zal Sabrina Suetens straks samen met haar team voortbouwen”, gaat Alonso verder. “We zijn ervan overtuigd dat ze de rol van medische technologie in onze gezondheidszorg verder zal helpen versterken, in constructief overleg met alle belanghebbenden in de sector.”
Verkiezingsjaar
Met de geplande verkiezingen wordt 2024 een erg belangrijk jaar voor de toekomst van de Belgische gezondheidszorg, weet Alonso. “Samen met alle andere stakeholders in de zorg zullen we er alles aan doen om zorg hoog op de politieke agenda te krijgen. Want België verdient een gezondheidszorg van de best mogelijke kwaliteit.”

In UZA meten patiënten hun vitale parameters zelf
Voor hun consultatie of behandeling meten sommige patiënten van het UZA zelf hun vitale parameters, gewicht en lengte. Dat doen ze aan de zelfparametrisatiekiosk van BeWell Innovations. De resultaten komen in hun elektronisch patiëntendossier. En ze krijgen een printje mee.
"Een krachtig signaal dat patiënten activeert", zegt medisch directeur prof. dr. Guy Hans. Negen van die kiosken staan er vandaag in het UZA. “In wachtzalen en aan de liften, bij clusters van diensten”, zegt Hans, naast hoofdarts ook anesthesist en coördinator van het pijncentrum.
"Patiënten gaan na inschrijving naar zo’n kiosk en meten er een aantal parameters: hartfrequentie, zuurstofsaturatie, bloeddruk, lengte en gewicht. Ze krijgen ook vragen om hun pijnscore en valrisico te evalueren. En in deze periode vragen we of ze recent koorts hebben gehad. Daarmee willen we patiënten met een besmettelijke luchtweginfectie eruit halen."
Koppeling met EPD
Na enkele minuten zijn de metingen en vragen achter de rug. Alle gegevens gaan automatisch naar het EPD, de patiënt krijgt een print mee.
“Dat blaadje blijkt behoorlijk belangrijk”, aldus Guy Hans. "Ik doe zelf consultaties, en patiënten komen binnen met die print. ‘Dokter, de vorige keer zei je dat ik meer moest bewegen en moest vermageren. En kijk: het is me gelukt.’ Patiënten worden actieve beheerders van hun gezondheidsdata. En als zorgverlener kun je trends bespreken."
“Verpleegkundigen winnen tijd omdat ze de basisparameters niet meer moeten afnemen. Hetzelfde geldt voor vragenlijsten. De kiosken zijn gekoppeld aan ons digitaal thuisopvolgsysteem. Een patiënt die thuis een vragenlijst moest invullen maar dat nog niet heeft gedaan, krijgt de vragen op de kiosk.”
Patient empowerment in de praktijk
Hoe patiënten reageren? Guy Hans: "De meesten vinden het een meerwaarde dat ze zelf iets kunnen doen en meteen de resultaten zien. Het scherm toont wat ze moeten doen, stap voor stap. Haast iedereen is er vlot mee weg. De volgende stap is dat je je aan de kiosk ook meteen kunt inschrijven in het ziekenhuis."
Volgens de medisch directeur is de activering van patiënten een van de grootste troeven. Die vaak genoemde patient empowerment dus. "Patiënten ervaren de resultaten als objectieve info waarmee ze aan de slag kunnen. Het is anders dan dat ze van een zorgverlener horen dat hun bloeddruk te hoog of te laag is."
“De resultaten drukken de patiënten met de neus op de feiten, ze zetten hen aan om er iets aan te doen”
"Ze nemen het printje mee naar huis en naar hun huisarts. En de resultaten drukken hen met de neus op de feiten. Als die niet goed zijn of plots in de verkeerde richting gaan, beseffen ze dat ze iets moeten doen. Op die manier krijgt de consultatie ook een preventief karakter. Zolang je als arts duidelijk toont dat je iets doet met de resultaten. Dan weet de patiënt: ik word continu opgevolgd."
Of metingen door de patiënt wel betrouwbaar zijn? Guy Hans: "De toestellen kalibreren zich constant. Ja, een meting kan soms niet helemaal perfect uitgevoerd zijn, maar het is de trend die telt. Die liegt niet.”
Krachtige combinatie
Guy Hans ziet niet alleen mogelijkheden in ziekenhuizen. "De zelfparametrisatiekiosk kan een meerwaarde zijn op elke plek waar je meteen feedback van een zorgverlener kunt krijgen. Bij huisartsen, in apotheken… De combinatie van objectieve getallen met professioneel advies is bijzonder krachtig."
"De winst zit in de vrijgekomen tijd bij zorgverleners, die ze aan echte zorgtaken kunnen besteden."
“De eerste generatie kiosken was tamelijk log en niet zo comfortabel. Vandaag zijn ze kleiner en ergonomischer. Duur? Boven de tienduizend euro per stuk. De winst zit in de vrijgekomen tijd bij zorgverleners, die ze aan echte zorgtaken kunnen besteden."
Ingebed in zorgpad
"Zo’n kiosk mag geen stand-alone zijn, maar moet ingebed zijn in de transmurale zorg", benadrukt prof. dr. Guys Hans.
"Van het moment dat een afspraak wordt ingeboekt, gaat zo’n traject van start, met vragenlijsten, parameters, opvolging... En dat zowel thuis, bij de eerste lijn als bij ons in het ziekenhuis. Volledig digitaal, zonder papierwerk. Alles zit in het EPD. En via ons patiëntenportaal UZA@home kun je dat als patiënt raadplegen via de app of pc."
Impact
"Als de kiosken op grote schaal gebruikt worden, ga je een enorme impact zien: gezondheidsproblemen zullen veel sneller worden opgepikt. Ik adviseer m'n patiënten altijd dat ze moeten stoppen met roken. Nu kan ik daar een cijfer op plakken dat ze zelf gemeten hebben: kijk, je zuurstofsaturatie stijgt. Dat heeft effect."

(Nog) niet voor alle patiënten
Wat met patiënten die de technologie wantrouwen? Of verkiezen dat een mens hun parameters neemt?
"Forceren kan nooit de bedoeling zijn", zegt prof. dr. Hans. “In bepaalde zorgprocessen vinden we het een must, omdat het de flow versnelt en verbetert. Die patiënten krijgen bij aanmelding de boodschap om naar een kiosk te gaan. Andere patiënten mogen ook via de kiosk passeren, zonder dat we het opleggen. Laat dat maar organisch groeien.”
En de artsen, zijn die allemaal mee? "Sommigen vreesden een impact op de flow in het ziekenhuis. Je moet voldoende spreiding en volume hebben, zodat er geen files ontstaan aan de kiosken."
"We zijn gestart op twee afdelingen, met de believers. Nu komen diensten zelf vragen om zo’n toestel"
“We zijn gestart met een tweetal kiosken op diensten van believers en zo is dat gegroeid. Nu komen afdelingen zelf vragen om zo’n toestel als ze hun wachtzaal vernieuwen. De kiosk is geen aparte ruimte, maar een afgescheiden hoekje, dat de patiënt de nodige privacy gunt."
En de overheid? “Die kijkt met veel interesse hoe we zorgpaden digitaliseren, maar de volgende stappen ontbreken nog wat”, zegt Guy Hans. “De praktijk toont nochtans de meerwaarde van dergelijke innovaties aan. Dit past perfect binnen onze maatschappelijke functie rond preventie en welzijn."
Lees HIER meer over de zelfparametrisatiekiosk van BeWell Innovations.
Tot drie dollar return per dollar geïnvesteerd in digital health
Digital health wordt steeds belangrijker als “determinant van gezondheid”, naast traditionele factoren zoals erfelijkheid, socio-economische status, gezondheidszorg, levensstijl, e.a. Dat stelt de OESO in haar lijvige rapport Health at a Glance 2023. Voor het eerst wijdt de OESO een apart hoofdstuk aan digital health in een editie van haar tweejaarlijkse rapport Health at a Glance. Daarin gaat ze in op het belang van een geïntegreerd beleid rond digital health en evalueert ze de digital health readiness van OESO-landen.
Belangrijke impact
Dat doet ze niet zonder reden. Volgens de organisatie kan de return per dollar geïnvesteerd in een strategie rond digital health oplopen tot drie dollar. Hoe? Doordat zo'n strategie leidt tot betere outcomes op het vlak van gezondheid, minder over- en ondergebruik van zorg en minder verkeerd gebruik van zorg.
Die betere "prestaties" vloeien vooral voort uit een verbetering van allerhande processen, stelt de OESO. Bijvoorbeeld de manier waarop we zorg toedienen, omgaan met chronische aandoeningen (van preventie en behandeling tot management), zorgverleners en patiënten ondersteunen, noem maar op.
Digital health readiness
Het gebruik van digital health "overkomt" een land niet zomaar. Een zorgsysteem moet eerst voldoende digital health ready zijn opdat digitale toepassingen er op grote schaal kunnen doorbreken en impact genereren.
Dat geldt zowel voor het primaire gebruik van digitale tools (i.e. gebruik door individuele zorgverleners en patiënten) als voor het secundaire gebruik (i.e. gebruik voor population health management, R&D, evidence-based policy, etc.)
In haar rapport lijst de OESO vier dimensies op voor de beoordeling van de digital health readiness van landen. Hoe goed of slecht zorgsystemen scoren op elk van de dimensies, bepaalt in welke mate ze troeven van digital health kunnen benutten in de praktijk.
(lees verder onder de figuur)
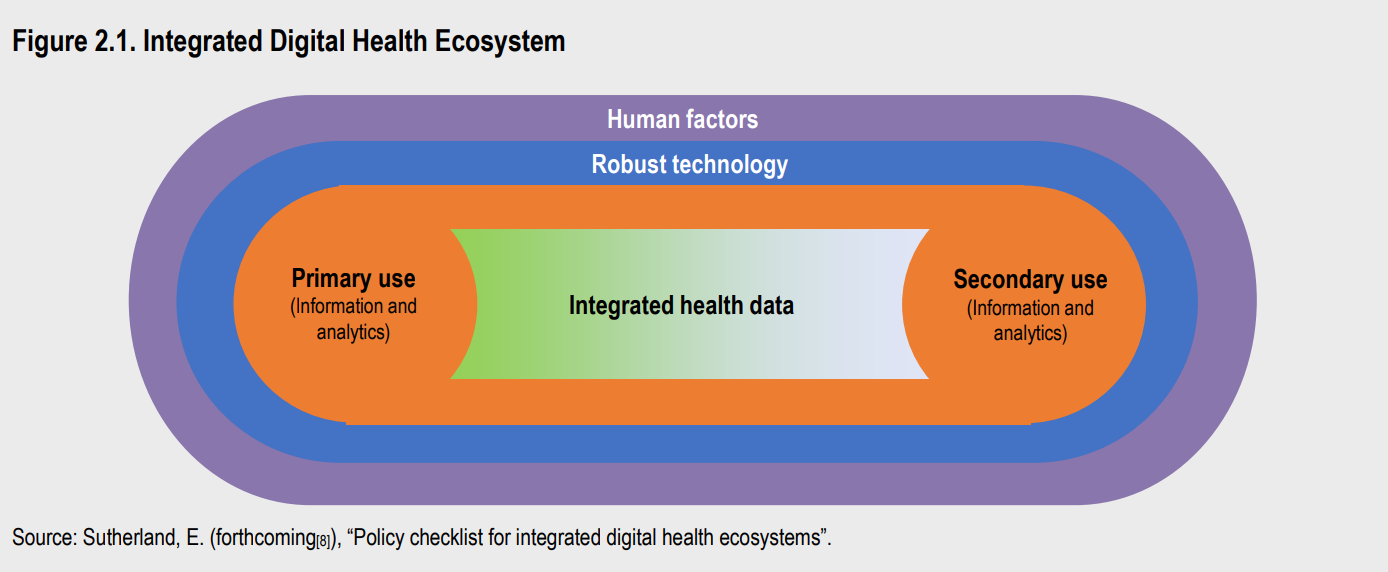
Samengevat komen de dimensies hierop neer:
- Analytische paraatheid: de mate waarin een zorgsysteem analyses kan ontwikkelen en inzetten om gezondheidswinst te bekomen voor individuele burgers, gemeenschappen en de algehele bevolking. Denk bijvoorbeeld aan de ontwikkeling en uitrol van verantwoorde AI-oplossingen om zorgverleners te ondersteunen bij routinetaken of bij het stellen van diagnoses.
- Dataparaatheid: de mate waarin kwalitatieve data verzameld, geraadpleegd en gebruikt kunnen worden in analyses om de zorg, de volksgezondheid, het zorgsysteem en R&D te verbeteren. Denk bijvoorbeeld aan een beleid dat maatregelen rond gegevensbescherming, de-identificatie, toegang tot data en datakoppeling combineert.
- Technologische paraatheid: de mate waarin technologieën aanwezig zijn die de veilige invoer, opslag en verplaatsing van data mogelijk maken. Dat gaat bijvoorbeeld om interoperabiliteit (zowel op technisch als op semantisch vlak) waardoor systemen veilig maar vlot met elkaar kunnen communiceren.
- Menselijke paraatheid: de mate waarin het ecosysteem van digital health over voldoende middelen beschikt en voldoende veerkrachtig is om schokken op te vangen. Cruciaal daarbij zijn de aanwezigheid van vertrouwen en van digital health literacy bij de verschillende stakeholders.
Indicatoren
Voor elk van die vier dimensies vallen verschillende indicatoren te ontwikkelen om de efficiëntie en doeltreffendheid van zorgsyetemen te meten.
In haar rapport verzamelt de OESO al een eerste lijst van mogelijke indicatoren (zie onder), maar ze voegt eraan toe dat het overzich onvolledig is en dat meer onderzoek nodig is naar goede indicatoren.
(lees verder onder de tabel)
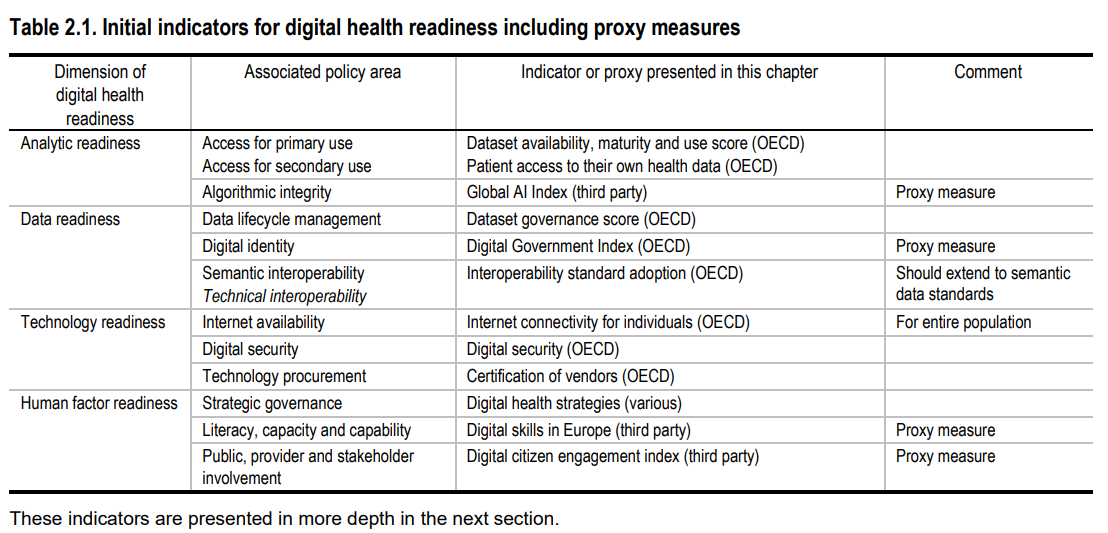
Hoe scoort België?
In haar rapport evalueert de OESO de digital health readiness van de verschillende OESO-landen. Dat doet ze aan de hand van twaalf indicatoren (drie indicatoren per dimensie).
België scoort goed op drie van de twaalf indicatoren:
- interoperabiliteit (dataparaatheid), o.a. het gebruik van internationale standaarden voor de uitwisseling health data
- certificering van producenten (technologische paraatheid), o.a. de validatie van softwarepakketten voor zorgverleners
- strategie voor de ontwikkeling van digital health (menselijke paraatheid). Kanttekening hierbij is dat slechts 3 van de 38 geëvalueerde landen over géén enkele strategie rond digital health beschikken: Letland, Mexico en Turkije
Naast die "goede punten" zijn er nog heel wat vlakken waarop we in België dringend vooruitgang moeten boeken. Denk bijvoorbeeld aan de directe beschikbaarheid van gegevens voor zorg en het hergebruik van data voor onderzoeks- en beleidsdoeleinden.
Burger onvoldoende centraal
Een ander belangrijk aandachtspunt: de mate waarin we de burger centraal plaatsen bij digitale ontwikkelingen. Bijvoorbeeld door transparant te communiceren over de performantie van (gezondheidszorg)diensten, in interactie te gaan met burgers over de gezondheidszorg, in te zetten op meer empowerment en engagement, aandacht te besteden aan de vertegenwoordiging van kwetsbare groepen, etc.
België is slechts nummer 22 van de 38 geëvalueerde landen op dat vlak...

Daubie: 'Tijd om m-health een belangrijke plaats te geven in de zorg'
Kan digitale technologie in de gezondheidszorg zorgverleners (artsen en apothekers) en patiënten helpen bij de zorg? Mickaël Daubie is overtuigd van wel. De directeur-generaal van de Dienst geneeskundige verzorging van het Riziv legt de voordelen uit van een beleid dat inzet op mobile health. Dit interview kadert in de campagne Digital-In-Health van het Riziv waar onze federatie aan meewerkt (zie kaderstuk onderaan).
Waarom wil het Riziv artsen, apothekers en patiënten bewustmaken van de mogelijkheden van digitale gezondheidstechnologie?
Mickaël Daubie: Het gebruik van die technologieën is noodzakelijk in de huidige context van krimpende financiële en menselijke middelen.
We proberen de dynamiek daarrond nieuw leven in te blazen met een nieuwe procedure voor het aanvragen van terugbetaling voor het gebruik van dergelijke toepassingen. Nieuwe tools moeten daardoor sneller op de markt kunnen komen.
Als onderdeel van de nieuwe procedure kunnen sinds 1 oktober 2023 ook zorgprofessionals, wetenschappelijke verenigingen en ziekenhuizen een aanvraag voor terugbetaling indienen. Waarom?
MD: In het verleden kon alleen de industrie aanvragen voor terugbetaling indienen. Dat hebben we nu uitgebreid. De industrie kan uiteraard nog altijd aanvragen indienen, maar wetenschappelijke en professionele verenigingen en ziekenhuizen kunnen dat nu ook.
Belangrijk is dat de toepassing waarvoor financiering wordt aangevraagd, of dat nu tijdelijk of permanent is, geïntegreerd is in een zorgpad. We financieren niet de toepassing op zich, wel het gebruik ervan in een zorgpad. Die inbedding is cruciaal.
Welke types oplossingen komen in aanmerking voor terugbetaling?
MD: Het gaat om twee categorieën toepassingen. Ten eerste toepassingen waarmee zorgverleners hun patiënten van een afstand kunnen monitoren. Ten tweede medische toepassingen in de strikte zin van het woord. Dat kunnen bijvoorbeeld toepassingen zijn die het stellen van een diagnose of het toedienen van een behandeling van een afstand mogelijk maken.
Kunt u zorgverleners geruststellen dat de gezondheidsdata verzameld met die toepassingen veilig verwerkt zullen worden?
MD: Absoluut. Een CE-markering en de inbedding in het eHealth-ecosysteem in termen van interactie en interoperabiliteit zijn voorwaarden om in aanmerking te komen voor terugbetaling door het Riziv.
Met de nodige criteria hebben we garanties ingebouwd dat alle medische gegevens worden verwerkt met respect voor de privacy en vertrouwelijkheid.
Nodigt u zorgverleners, artsen en apothekers en bedrijven uit om dossiers in te dienen?
MD: Vast en zeker! Het is waar onze sector om vraagt. Met het Riziv hebben we een budget vrijgemaakt, een permanente werkgroep opgericht en voorwaarden opgesteld. Nu hebben we dossiers nodig van onze zorgpartners!
Welk budget is hier in het totaal voor uitgetrokken?
MD: Binnen het Riziv hebben we 3,8 miljoen euro vrijgemaakt om het gebruik van mobiele toepassingen in de zorg te stimuleren. Met die middelen zullen we de toepassingen terugbetalen die een positieve evaluatie ontvangen.
Campagne Digital-In-Health
Dit interview kadert in de campagne Digital-In-Health van het Riziv.
Digitaal ondersteunde zorg kan een meerwaarde zijn voor zowel patiënten als zorgverleners. Met deze campagne wil het Riziv de mogelijkheden tot integratie van deze innovatieve technologieën in het zorgpad nog beter kenbaar maken bij zorgverleners en hen uitnodigen om mee op de kar te springen.
Onze federatie ondersteunt het initiatief, samen met Agoria.

